प्रोस्टेट इज़ाफ़ा चिकित्सा
परिचय
प्रोस्टेट वृद्धि (सौम्य प्रोस्टेट हाइपरप्लासिया) में एक ऊतक परिवर्तन है पौरुष ग्रंथि (प्रोस्टेट ग्रंथि), जो अंग के आकार में वृद्धि की ओर जाता है। एक बढ़े हुए प्रोस्टेट बिना किसी लक्षण के मौजूद हो सकते हैं। उन्हें ले आओ पेशाब करते समय बेचैनी होना और निरंतरता के साथ, इसे तकनीकी रूप से कहा जाता है सौम्य प्रोस्टेट सिंड्रोम (BPD) संक्षेप। चिकित्सा का लक्ष्य जीवन की गुणवत्ता में सुधार, लक्षणों को कम करना और दीर्घकालिक रूप से जटिलताओं को रोकना या रोग की प्रगति को धीमा करना होना चाहिए। थेरेपी व्यक्तिगत रूप से प्रत्येक रोगी के अनुरूप होनी चाहिए और डॉक्टर और रोगी द्वारा संयुक्त रूप से तय की जानी चाहिए।
इसके अलावा, थेरेपी की सफलता की निगरानी और लक्षणों पर एक प्रश्नावली के साथ जांच की जानी चाहिए और मूत्र प्रवाह जैसे मापदंडों के माप के साथ। एक बढ़े हुए प्रोस्टेट हो सकता है अपरिवर्तनवादी या परिचालन इलाज किया जाएगा। रूढ़िवादी उपचार में नियंत्रित प्रतीक्षा, पौधे के अर्क के साथ उपचार शामिल है (फ़ाइटोथेरेपी) और दवा के साथ। सर्जिकल थेरेपी में, विभिन्न तकनीकों के साथ प्रोस्टेट को आकार में कम किया जाता है और इसका विस्तार हो सकता है स्टंट्स संकुचित में मूत्रमार्ग (यूरेथ्रल सख्त)सेट होना।
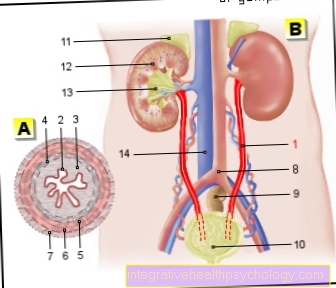
मौलिक रूप से एक है प्रोस्टेट का एमआरआई पर।
रूढ़िवादी चिकित्सा

पर कनियंत्रित प्रतीक्षा शिकायतों का अवलोकन किया जाता है और उनका उपचार नहीं किया जाता है। यह प्रक्रिया इस ज्ञान पर आधारित है कि अनुपचारित रहने पर भी सुधार हो सकता है। इसके अलावा, प्रोस्टेट वृद्धि का कोर्स व्यवहार में परिवर्तन से सकारात्मक रूप से प्रभावित हो सकता है: द्रव का सेवन पूरे दिन और समान रूप से वितरित किया जाना चाहिए और प्रति दिन 1500 मिलीलीटर से अधिक नहीं होना चाहिए। अल्कोहल, कॉफ़ी और गर्म मसालों से बचना चाहिए क्योंकि उनके निर्जलीकरण या मूत्र मार्ग में जलन पैदा करते हैं।
निर्जलीकरण की दवा (विशेष रूप से) मूत्रल) शाम को नहीं लिया जाना चाहिए। मूत्राशय प्रशिक्षण के माध्यम से और पेल्विक फ्लोर ट्रेनिंग शिकायतों को कम किया जा सकता है। नियंत्रित प्रतीक्षा विशेष रूप से निम्न स्तर के मनोवैज्ञानिक तनाव वाले रोगियों के लिए उपयुक्त है, जिनके लिए आगे बिगड़ने का जोखिम कम होने का अनुमान है, और जो अपनी जीवन शैली को बदलने के लिए तैयार हैं। हालांकि, नियमित जांच बेहद जरूरी है।
जैसा "कूड़े" उपचार के रूप में विधि पौधे के अर्क हैं (फ़ाइटोथेरेपी) फैलाव। हालांकि, अधिकांश स्वास्थ्य बीमा कंपनियां लागतों की प्रतिपूर्ति नहीं करती हैं। अधिकांश तैयारियों की कार्रवाई का तंत्र स्पष्ट रूप से समझ में नहीं आता है। एक और समस्या यह है कि पौधे का अर्क अत्यधिक जटिल तरीके से कई पदार्थों से बना होता है। यह अक्सर ज्ञात नहीं होता है कि प्रभाव के लिए कौन सा पदार्थ जिम्मेदार है। विभिन्न निर्माताओं की तैयारी विभिन्न विनिर्माण प्रक्रियाओं के कारण एक दूसरे के साथ तुलना करना मुश्किल है।
बीपीडी के तीव्र लक्षणों के संबंध में निर्माताओं से प्रभावशीलता के व्यक्तिगत प्रमाण हैं, लेकिन बीमारी के दीर्घकालिक पाठ्यक्रम पर एक प्रभाव अभी तक साबित नहीं हुआ है। दुष्प्रभाव बहुत दुर्लभ और हल्के होते हैं। चूरा ताड़ के फल और पाइन या देवदार के पेड़ों की जड़ों में बहुत सारे फैटी एसिड होते हैं और इस प्रकार प्रोस्टेट वृद्धि के लिए जिम्मेदार सक्रिय लोगों के गठन को बढ़ावा देने वाले होते हैं टेस्टोस्टेरोन (dihydrotestosterone, DHT)।
में बिच्छू बूटी-Extracts एक बहुत कुछ पाया जा सकता है विटामिन ए, सी।, इ।, डी तथा क, बहुत सारे खनिज और असंतृप्त फैटी एसिड। यह स्पष्ट नहीं है कि प्रभाव के लिए कौन से पदार्थ जिम्मेदार होने चाहिए। कद्दू का बीज और अफ्रीकी बेर के पेड़ की छाल से अर्क को शामिल करने के लिए कहा जाता है विरोधी भड़काऊ प्रोस्टेट पर प्रभाव पड़ता है। पराग अर्क (जैसे राई से) यूरोप में भी बेचा जाता है। संयोजन की तैयारी भी उपलब्ध है।
में दवा चिकित्सा प्रोस्टेट वृद्धि के उपचार के लिए अनुमोदित दवाओं के विभिन्न समूहों पर वापस गिर सकता है। अल्फा ब्लॉकर्स (उदाहरण के लिए Alfuzosin) प्रोस्टेट और मूत्रमार्ग की मांसपेशियों को आराम दें। इससे दिनों के भीतर लक्षणों में तेजी से सुधार होता है। लंबे समय में, बीमारी के विकास में थोड़ी देरी होती है, लेकिन वास्तव में प्रोस्टेट के विस्तार को रोकने के बिना। थेरेपी की शुरुआत में प्रोस्टेट जितना बड़ा होता है, उतने ही प्रभावी अल्फा ब्लॉकर्स होते हैं। चूंकि α- ब्लॉकर्स मूल रूप से विरोध करते थे उच्च रक्तचाप उपयोग किए गए थे साइड इफेक्ट्स में से एक संचार संबंधी विकार (सिर चकराना, थकान और टूट) के रूप में अच्छी तरह से सरदर्द.
आंत में देरी से रिलीज की तैयारी बेहतर सहन की जाती है। आपको अनुमति नहीं है दिल की धड़कन रुकना लिया जाना। 5α-रिडक्टेस इनहिबिटर (उदाहरण के लिए finasteride) सक्रिय टेस्टोस्टेरोन (DHT) के गठन को रोकता है। लक्षण केवल कई महीनों के बाद सुधारते हैं। उन्हें दीर्घकालिक चिकित्सा के रूप में लिया जाना चाहिए (1 वर्ष से अधिक) और इसके बाद लक्षणों की प्रगति में देरी हो सकती है। दुष्प्रभाव मुख्य रूप से यौन कार्यों को प्रभावित करते हैं। स्खलन विकार, कामेच्छा की हानि, नपुंसकता साथ ही स्तन ग्रंथियों का एक इज़ाफ़ा हो सकता है। उपचार के दौरान दुष्प्रभाव कम हो जाते हैं।
मस्कैरनिक रिसेप्टर विरोधी (उदाहरण के लिए Darifenacin) एक तीसरे समूह के रूप में पेशाब करने के लिए अचानक और लगातार आग्रह के खिलाफ मुख्य रूप से प्रभावी हैं। अन्य शिकायतों के लिए और मूत्र पथ में रुकावट के लिए उन्हें एकमात्र चिकित्सा के रूप में अनुशंसित नहीं किया जाता है। मुख्य दुष्प्रभाव शुष्क मुँह है। प्रोस्टेट वृद्धि के उपचार में नवीनतम दवाएं ये हैं फॉस्फोडिएस्टरेज़ इनहिबिटर। अब तक उनका उपयोग स्तंभन दोष के लिए किया गया है। इस समूह का सबसे प्रसिद्ध प्रतिनिधि वह है सिल्डेनाफिल (वियाग्रा). Tadalafil, जो एक ही तंत्र के अनुसार काम करता है, 2012 में प्रोस्टेट वृद्धि के उपचार के लिए भी अनुमोदित किया गया था। उपचार के द्वारा व्यक्तिपरक शिकायतें कम हो जाती हैं और थोड़ी देर के बाद खसरे के प्रवाह में सुधार होता है। हालांकि, अभी भी इस बारे में कोई आंकड़े नहीं हैं कि लंबी अवधि में बीमारी का पाठ्यक्रम सकारात्मक रूप से प्रभावित होता है या नहीं।
साइड इफेक्ट में ऊपरी पेट में अपच, सिरदर्द और गर्म चमक शामिल हैं। आपको दिल की विफलता या कोई भी अनुमति नहीं है दिल की धमनी का रोग लिया जाना। एक दवा के साथ उपचार के अलावा, एक संयोजन के साथ इलाज करने का विकल्प है। प्रभाव पूरक हो सकते हैं, लेकिन साइड इफेक्ट भी जोड़ते हैं। Α- ब्लॉकर्स और 5α-रिडक्टेस अवरोधकों के दीर्घकालिक संयोजन की सिफारिश की जाती है, जिसमें मध्यम से गंभीर लक्षण और खराब होने का खतरा अधिक होता है। एक α- अवरोधक और मस्कैरेनिक रिसेप्टर प्रतिपक्षी पेशाब के लक्षणों के खिलाफ तीव्रता से प्रभावी हैं।
कुछ ही समय:
- "देखो और रुको"
- फ़ाइटोथेरेपी (ग्रीक फाइटोस = पौधा)
अधिक जानकारी यहाँ भी उपलब्ध है:- कद्दू का बीज
- बिच्छू बूटी
- प्रोस्टेट वृद्धि के लिए होम्योपैथी
हमारे विषय में इसके बारे में पढ़ें: प्रोस्टेट वृद्धि के लिए होम्योपैथी - एंटीड्रेनर्जिक चिकित्सा
ढीला करना मांसलता (Doxazosin, tamsulosin) - हार्मोन थेरेपी
- कैथीटेराइजेशन
डिस्चार्ज एक सुपरप्यूबिक के माध्यम से हो सकता है मूत्र कैथेटर (पेट की दीवार के माध्यम से डाली गई ट्यूब के माध्यम से मूत्र विसर्जन)।
ए तीव्र मूत्र प्रतिधारण एक आपातकाल है जिसे तुरंत राहत देने की आवश्यकता है। मरीज की शिकायतों में अचानक सुधार होता है। चूंकि मूत्राशय की गर्दन की मांसपेशियों को केवल कुछ हद तक उखाड़ दिया गया था और इसलिए क्षतिग्रस्त नहीं हुआ, इसलिए बिना किसी समस्या के पेशाब फिर से संभव है। यदि यह बार-बार होता है, तो सर्जरी पर विचार किया जाना चाहिए।
ए पुरानी मूत्र प्रतिधारण एक suprapubic मूत्र कैथेटर के माध्यम से मूत्र के एक स्थायी जल निकासी बनाता है। यह मूत्र पथ के संक्रमण से बचता है जो मूत्रमार्ग के माध्यम से डाले गए मूत्र कैथेटर के साथ आम हैं (सिस्टाइटिस).
ऑपरेटिव थेरेपी

सर्जिकल थेरेपी के लक्ष्य हैं, एक तरफ, लक्षणों में तेजी से और मजबूत कमी और दीर्घकालिक प्रभावों की रोकथाम, और दूसरी ओर, ऑपरेशन से कम से कम संभव तनाव।निम्नलिखित लागू होता है: प्रोस्टेट को जितना अधिक हटा दिया जाता है, लक्षणों में उतना ही अधिक सुधार होता है। इसी समय, हालांकि, ऑपरेशन का बोझ अपने आप बढ़ जाता है। 1% से कम की मृत्यु की संभावना के साथ, ऑपरेशन तुलनात्मक रूप से हानिरहित है।
हालांकि, एक मध्य मार्ग ढूंढना पड़ता है जो रोगी के अनुकूल होता है। ऐसी कुछ स्थितियां हैं जिनमें रूढ़िवादी उपचार को दृढ़ता से हतोत्साहित किया जाता है और एक ऑपरेशन को बिल्कुल आवश्यक माना जाता है (सर्जरी के लिए निरपेक्ष संकेत)। इसमें आवर्ती शामिल है मूत्र प्रतिधारण, आवर्ती मूत्र मार्ग में संक्रमण या मूत्र में रक्त, मूत्राशय की पथरी और एक ऊपरी मूत्र पथ के फैलाव के साथ गुर्दे की शिथिलता मूत्र के बैकलॉग के माध्यम से।
सर्जिकल प्रक्रियाओं को समूहों में विभाजित किया जा सकता है। पर मुख्य रूप से घृणित (एब्लेटिव) प्रक्रिया सीधे पोस्टेट टिशू से हटा दी जाती है सेकेंडरी एब्लेटिव उपचार के बाद, शरीर ऊतक को हटा देता है। एक का विकल्प भी है स्टेंट प्रत्यारोपण जो मूत्रमार्ग को खुला रखता है। जघन हड्डी के ऊपर एक कैथेटर (अधिशोषक कैथेटर) मूत्राशय से मूत्र सीधे निकाला जा सकता है। क्या बिना शर्त ऑपरेशन के उपरोक्त कारणों में से कोई है (सर्जरी के लिए पूर्ण संकेत), मुख्य रूप से एब्लेटिव प्रक्रिया को पहले चुना जाना चाहिए।
यदि यह संभव नहीं है या बहुत खतरनाक है, तो एक स्टेंट प्लेसमेंट के बाद एक माध्यमिक एब्लेटिव प्रक्रिया का प्रयास किया जा सकता है। अंतिम समाधान एक मूत्र कैथेटर है। शल्य प्रक्रिया की जटिलताओं में ऑपरेशन के दौरान होने वाली घटनाएं शामिल हैं, हीलिंग चरण के दौरान पेशाब करते समय असुविधा, असंयमिता उपचार और बीमारी की पुनरावृत्ति के बाद। इसके अलावा, यह एक तथाकथित को जन्म दे सकता है शुष्क (प्रतिगामी) स्खलन आओ: शुक्राणु को लिंग के बजाय मूत्राशय में पीछे की ओर निर्देशित किया जाता है। हालांकि, यौन उत्तेजना, आनंद और कामोत्तेजना पर इसका कोई प्रभाव नहीं है।
को मुख्य रूप से एब्लेटिव प्रक्रियाएं मायने रखता है TUR-P (प्रोस्टेट के ट्रांसरेथ्रल स्नेह)। प्रोस्टेट ऊतक को मूत्रमार्ग के माध्यम से डाले गए लूप के साथ हटा दिया जाता है। TUR-P मानक प्रक्रिया और सबसे आम ऑपरेशन है उरोलोजि। यह बहुत अच्छे तात्कालिक परिणाम देता है और जटिलताओं का जोखिम कम होता है। इसके खिलाफ नई प्रक्रियाओं को मापा जाना चाहिए। खुला प्रोस्टेट ऑपरेशन भी है (एडेनोमा न्यूक्लिएशन)। पेट की दीवार या मूत्राशय के माध्यम से प्रोस्टेट ऊतक को हटा दिया जाता है। यह प्रोस्टेट वृद्धि के लिए सबसे पुरानी सर्जरी है और अधिकांश ऊतक क्षति का कारण बनती है। नतीजतन, अस्पताल में रहने की लंबाई लंबी होती है। ऑपरेशन एक बहुत बड़े प्रोस्टेट (> 70 मिलीलीटर) के लिए उपयुक्त है। परिणाम और जटिलताएं TUR-P से तुलनीय हैं। एबलेटिव प्रक्रियाएं जो एक लेजर का उपयोग करती हैं, मुख्य रूप से उपयोग की जाती हैं।
में HoLEP (प्रोस्टेट के होल्मियम लेज़र एनक्लूज़न) लेजर का उपयोग काटने के लिए किया जाता है और यह बहुत बड़े प्रोस्टेट के इलाज के लिए उपयुक्त है। पीवीपी (फोटोसेप्टिव लेजर वाष्पीकरण) कई comorbidities के साथ रोगियों के लिए सिफारिश की है, लेजर का उपयोग ऊतक को वाष्पित करने के लिए किया जाता है। दोनों प्रक्रियाएं सर्जरी के दौरान रक्तस्राव को प्रभावी ढंग से रोकती हैं। इसलिए वे पतले रक्त वाले रोगियों के लिए भी उपयुक्त हैं। में TUIP (प्रोस्टेट के ट्रांसरेथ्रल चीरा) कोई पोस्टेट ऊतक नहीं हटाया जाता है, लेकिन मूत्रमार्ग के मूत्राशय का केवल निचला उद्घाटन नोकदार होता है। छोटे प्रोस्टेट आयतन (<30 मिली) के साथ यौन सक्रिय रोगियों के लिए ऑपरेशन की विशेष रूप से सिफारिश की जाती है, क्योंकि बाद में स्खलन होने की संभावना कम होती है। तनाव और अस्पताल में रहना भी कम है, लेकिन लक्षण अधिक बार आते हैं।
को माध्यमिक एब्लेटिव प्रक्रिया निम्नलिखित को शामिल कीजिए:
में TUMT (ट्रांसरेथ्रल माइक्रोवेव थर्मोथेरेपी) प्रोस्टेट ऊतक को माइक्रोवेव विकिरण से गर्म किया जाता है, जिसके दौरान टूना (ट्रांसयुरथ्रल सुई का पृथक्करण) बिजली के साथ। दोनों हस्तक्षेप बिना एक आउट पेशेंट के आधार पर किए जा सकते हैं बेहोशी और रक्तस्राव का कोई खतरा नहीं है। इसलिए उन्हें विशेष रूप से खराब सामान्य स्थिति में रोगियों के लिए अनुशंसित किया जाता है। इसी समय, हालांकि, परिणाम TUR-P से मेल नहीं खाते हैं और, कुछ मामलों में, उपचार चरण के दौरान एक कैथेटर के माध्यम से मूत्र की एक लंबी अवधि के जल निकासी आवश्यक है।
स्टेंट इम्प्लांटेशन का उद्देश्य मूत्रमार्ग के उस भाग को खुला रखना है जो पोस्टेट में चलता है। एक ओर, सफलताओं को दर्ज किया जाता है जो कि मानक TUR-P प्रक्रिया की तुलना में हैं। दूसरी ओर, आधे रोगियों में जटिलताओं के कारण 10 वर्षों के भीतर स्टेंट को हटाना पड़ता है। इसलिए, स्टेंट केवल एक सीमित जीवन प्रत्याशा वाले रोगियों में इस्तेमाल किया जाना चाहिए जिनके पास बीपीडी (जैसे कि तीव्र मूत्र प्रतिधारण) की जटिलताओं का बहुत अधिक जोखिम है। इनसे आप कैथेटर को बदल सकते हैं। शोध की वर्तमान स्थिति के अनुसार, कुछ सर्जिकल प्रक्रियाओं की भी सिफारिश नहीं की जाती है। ये हैं ट्रांसफ़ेक्टल माइक्रोवेव हाइपरथर्मिया, को क्रायोसर्जरी, को गुब्बारा पतला करना और यह HIFU ("उच्च आवृत्ति अल्ट्रासाउंड").
बार-बार या पुरानी मूत्र प्रतिधारण, उच्च अवशिष्ट मूत्र के स्तर, ऊपरी मूत्र पथ के फैलाव, मूत्र में रक्त या बार-बार मूत्र पथ के संक्रमण के मामले में सर्जरी अपरिहार्य है।
कुछ ही समय:
- प्रोस्टेट का इलेक्ट्रोरेंस (TUR-P)
यह प्रक्रिया अक्सर चरण 2 या 3 रोगियों में होती है।
- प्रोस्टेट (टीयूआईपी) के ट्रांसयुरथ्रल इंसिडेंस
यह ऑपरेशन विशेष रूप से उपयोगी है यदि प्रोस्टेट की मात्रा अभी भी छोटी है (<20g)।
- Suprapubic transvesical या retropubic prostatectomy
वैकल्पिक चिकित्सा
- उष्मा उपचार
मलाशय के माध्यम से स्थानीय रूप से गर्मी लगाने की संभावना है। 45 डिग्री सेल्सियस से नीचे के तापमान पर यह रोगी के लिए सुखद है, लेकिन उद्देश्यपूर्ण रूप से अप्रभावी माना जाता है। प्रोस्टेट के आकार में एक प्रदर्शन में कमी केवल 60 ° से संभव है। इस प्रक्रिया से शायद ही कोई दीर्घकालिक परिणाम मिलते हैं।
- अंतर्गर्भाशयी प्रत्यारोपण
ट्यूबलर ग्रिड बढ़े हुए प्रोस्टेट द्वारा संकुचन के बावजूद मूत्रमार्ग को खुला रख सकते हैं। हालांकि, अक्सर मूत्राशय में जलन होती है और केवल उन रोगियों में उपयोगी होती है जो अक्षम हैं लेकिन चलने में सक्षम हैं।
- लेजर थेरेपी
लेजर बीम ऊतक में गर्मी से संबंधित जलन का कारण बनता है। हालांकि, कुछ दीर्घकालिक परिणाम हैं जिनका उपयोग किया जा सकता है, यही वजह है कि इस पद्धति का उपयोग केवल सावधानीपूर्वक किया जाता है।
- होल्मियम लेज़र लेज़र
प्रोस्टेट ऊतक को हटा दिया जाता है और आसान पेशाब के लिए एक चैनल बनाया जाता है। प्रक्रिया कम रक्तस्राव है और बहुत आक्रामक नहीं है। दुर्भाग्य से, दीर्घकालिक परिणाम भी यहां गायब हैं।