कारक 5 पीड़ा
वैकल्पिक वर्तनी
कारक वी लेडेन
परिचय / परिभाषा
जैसा कारक 5 पीड़ा, भी एपीसी प्रतिरोध कहा जाता है, एक बीमारी तथाकथित कहा जाता है जमावट प्रणाली शरीर को प्रभावित करता है। जमावट प्रणाली यह सुनिश्चित करती है कि चोट लगने की स्थिति में रक्त जल्दी से बह जाए coagulatesखून बहना बंद हो जाता है और घाव ठीक हो सकता है।
प्लेटलेट्स के अलावा (प्लेटलेट्स) एक और प्रणाली है जो यह सुनिश्चित करती है कि रक्त के थक्के। तथाकथित कारक 5 एक विशिष्ट प्रोटीन है जो रक्त के थक्के के लिए काफी हद तक जिम्मेदार है। की नैदानिक तस्वीर में कारक 5 पीड़ा एक जीन में एक उत्परिवर्तन होता है जो इस कारक की अभिव्यक्ति के लिए जिम्मेदार होता है। इस उत्परिवर्तन के कारण, कारक अभी भी मौजूद है, लेकिन अब तथाकथित "द्वारा पहचाना नहीं जा सकता है"सक्रिय प्रोटीन सी“कॉलम। सक्रिय प्रोटीन सी, या एपीसी संक्षेप में, सामान्य रूप से यह सुनिश्चित करता है कि रक्त के थक्के बहुत तेज नहीं है और कारक 5 को विभाजित करके दृढ़ता से चलता है और इस प्रकार इसे अप्रभावी बना देता है।
विषय के बारे में यहाँ और पढ़ें: खून का जमना

म्यूटेशन के कारण, कारक 5 प्रोटीन सी के लिए प्रतिरोधी है, जो कि ए जमावट में वृद्धि जरूरत पर जोर देता। इस उत्परिवर्तन के कारण रक्त का थक्का जमना एक बहुत ही सामान्य कारण है कि एक तथाकथित घनास्त्रता, तो ए खून के थक्के, उठता है। आम तौर पर, रक्त केवल थक्का होता है जब एक पोत क्षतिग्रस्त हो जाता है और इसे बंद करने की आवश्यकता होती है। हालांकि, रोग एक क्षतिग्रस्त पोत की दीवार के बिना रक्त के थक्के को जन्म दे सकता है और इस प्रकार एक रक्त का थक्का बनता है। इस कारण से, मौजूदा कारक 5 स्थिति को इस तरह के रक्त के थक्के के विकास के लिए एक महत्वपूर्ण जोखिम कारक माना जाता है।
आवृत्ति
फैक्टर 5 रोग सबसे आम आनुवंशिक कारण है जो रक्त के थक्के के विकास की संभावना को बढ़ाता है। कुल मिलाकर के बारे में हैं 2-15% यूरोपीय आबादी बीमारी से प्रभावित है।
के बारे में 10% लोगजो एक कारक 5 रोग से प्रभावित हैं समयुग्मक बीमार। इसका मतलब यह है कि दोनों जीन जिसमें प्रोटीन की अभिव्यक्ति के लिए जानकारी होती है, म्यूटेशन से प्रभावित होते हैं। बचा हुआ 90% कर रहे हैं विषमयुग्मजी बीमार हो जाते हैं और इस प्रकार केवल एक प्रभावित उत्परिवर्तित जीन होता है।
लक्षण
कारक 5 रोग स्वयं रक्तस्राव के बिना किसी भी लक्षण का कारण नहीं बनता है। हालांकि, रोग शरीर की जमावट प्रणाली को प्रभावित करता है और रक्त के थक्के विकार का कारण बनता है। यह रक्तस्राव विकार है यही कारण है कि रक्त के थक्के के विकास की संभावना काफी बढ़ जाती है। इस तरह की घटना घटने की संभावना बहुत हद तक इस बात पर निर्भर करती है कि उत्परिवर्तन जिम्मेदार जीन पर मौजूद है या केवल दो जीनों में से किसी एक पर। यदि केवल एक जीन प्रभावित होता है, जो डॉक्टर "हेटेरोज़ीगस" कहते हैं, तो संक्रमित होने वाले लोगों की तुलना में जमावट की प्रवृत्ति 5 से 10 गुना बढ़ जाती है।
यदि दोनों जीन प्रभावित होते हैं ("समरूप"), अर्थात् जीन को पिता और माता से उत्परिवर्तित किया गया था, तो जमावट की प्रवृत्ति कई बार बढ़ जाती है। यदि यह तथाकथित समरूप जीन स्थिति मौजूद है, तो रक्त के थक्के की संभावना लगभग 50 से 100 गुना बढ़ जाती है। जिन लोगों में दोनों जीन उत्परिवर्तित होते हैं, उनके जीवन में कुछ बिंदु पर घनास्त्रता विकसित होने की अधिक संभावना होती है।
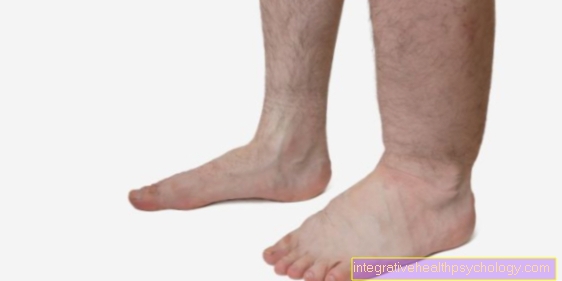
ऐसे रक्त के थक्के बनने और शरीर में एक नस को अवरुद्ध करने पर लक्षण उत्पन्न हो सकते हैं। आमतौर पर यह तथाकथित गहरी पैर की नसों या श्रोणि में नसों को प्रभावित करता है। यदि रक्त वाहिका इन वाहिकाओं को रोकती है, तो रक्त के थक्के की उपस्थिति के लिए गंभीर दर्द एक महत्वपूर्ण लक्षण है। प्रभावित पैर भी सूज सकता है और त्वचा को गहरे रंग की मलिनकिरण हो सकता है। यदि रक्त का थक्का लंबे समय तक नस में रहता है, तो रक्त परिसंचरण की कमी से प्रभावित पैर पर एक खुला क्षेत्र बन सकता है।
रक्त के थक्के के परिणामस्वरूप, विभिन्न नैदानिक चित्र और संबंधित लक्षण उत्पन्न हो सकते हैं। जब रक्त का थक्का उस बर्तन की दीवार से अलग हो जाता है जिस पर इसका गठन किया गया था, जिसे एम्बोलस के रूप में जाना जाता है। एक एम्बोलस थ्रोम्बस से अधिक कुछ नहीं है जो संवहनी प्रणाली में "माइग्रेट" करता है। एक संरचनात्मक संरचना जो गहरी पैर की नसों या पैल्विक नसों से जुड़ी होती है, जिसमें आपूर्ति वाले बर्तन छोटे हो जाते हैं, फेफड़े होते हैं।
इस तरह का एक एम्बोलस अक्सर एक तथाकथित फुफ्फुसीय अन्त: शल्यता की ओर जाता है, जो आमतौर पर सांस की तकलीफ के साथ-साथ छाती पर दर्द और दबाव से जुड़ा होता है। एक एम्बोलस के परिणामस्वरूप स्ट्रोक या दिल का दौरा भी पड़ सकता है और 5 बीमारी के कारक के साथ थक्के बढ़ने की प्रवृत्ति के कारण।
विषय पर अधिक पढ़ें: एक सेरेब्रल रक्तस्राव के कारण क्या हैं
मूल कारण
एक कारक 5 स्थिति का कारण आनुवंशिक है। जीन में एक उत्परिवर्तन, जो प्रोटीन "कारक 5" के गठन के लिए जिम्मेदार है, इस कारक के प्रतिरोध को सुनिश्चित करता है सक्रिय प्रोटीन सीजो बदले में जमावट को बढ़ाता है। कारक 5 रोग एपीसी प्रतिरोध का सबसे अच्छा ज्ञात जन्मजात रूप है। ज्यादातर मामलों में, जीन में इस तरह के उत्परिवर्तन को माता-पिता से बच्चों में पारित किया जाता है, हालांकि यह भी हो सकता है कि उत्परिवर्तन अनायास ही इसके बिना बच्चे में होता है माता-पिता एक कारक 5 स्थिति से पीड़ित हैं। केवल पर निर्भर करता है ए माता-पिता बच्चे को उत्परिवर्तित जीन या में स्थानांतरित कर दिया दोनों माता पिता एक उत्परिवर्तित जीन को स्थानांतरित कर दिया है, रोग की गंभीरता बदलती है।
कुछ दुर्लभ मामलों में ऐसा हो सकता है कि कारक 5 सामान्य, गैर-उत्परिवर्तित जीन के बावजूद सक्रिय प्रोटीन सी के लिए प्रतिरोधी है और इसलिए वहाँ जमावट में वृद्धि हुई है। यह गर्भावस्था के दौरान उदाहरण के लिए है और जब "गोली"मुमकिन। अधिक वजन या अत्यधिक कोलेस्ट्रॉल रक्त में ऐसे अधिग्रहीत एपीसी प्रतिरोध के लिए ट्रिगर हो सकता है। हालांकि, यह आनुवंशिक उत्परिवर्तन से अलग होना चाहिए क्योंकि एक बार कारण को हटा दिया गया है (उदाहरण के लिए, जब गोली बंद हो जाती है), रक्त का थक्का बनना सामान्य रूप से होता है।
चिकित्सा
आमतौर पर एक कारक 5 के निदान के बाद निदान किया जाता है कोई चिकित्सा आवश्यक नहीं है। केवल एक के साथ वर्तमान घनास्त्रता सही दवा देकर थ्रोम्बस को रोकने के लिए सावधानी बरतनी चाहिए भंग हो सकता है। हालांकि, अगर संबंधित व्यक्ति अस्थायी रूप से रक्त के थक्कों के विकास के जोखिम में है, तो निश्चित है थक्कारोधी दवाएं अनुक्रमित किया जाए। यह मामला हो सकता है, उदाहरण के लिए, सीमित गतिशीलता के साथ एक बड़े ऑपरेशन के बाद।
सही थेरेपी के लिए यह महत्वपूर्ण है कि उत्परिवर्तित जीन समरूप है, अर्थात दो बार, या विषमयुग्मजी, यानी केवल एक बार। कारक 5 स्थिति वाली महिलाओं के लिए यह महत्वपूर्ण है कि, गर्भावस्था की स्थिति में, उपस्थित स्त्री रोग विशेषज्ञ को बिगड़ा हुआ रक्त जमावट के बारे में सूचित किया जाता है ताकि वह आवश्यक चिकित्सा का वजन कर सके। दवा के अलावा, यह भी बढ़ सकता है चाल रक्त के थक्के के गठन से बचाने के लिए प्रोफिलैक्सिस के रूप में। यह विशेष रूप से बढ़े हुए जोखिम वाले लोगों द्वारा ध्यान में रखा जाना चाहिए। किसी भी मामले में, प्रत्येक उपस्थित चिकित्सक और पारिवारिक चिकित्सक को संबंधित जीन में उत्परिवर्तन के बारे में सूचित किया जाना चाहिए।
निदान

चूंकि कारक 5 की उपस्थिति का कारण एक है आनुवंशिक पृष्ठभूमि रोग के एक विश्वसनीय निदान के लिए आनुवांशिक नैदानिक विधियां सहन करने के लिए आती हैं।
दो तरीके हैं जो रोग के विशिष्ट निदान के लिए उपयोग किए जा सकते हैं। एक ओर, ए डीएनए का सटीक आधार अनुक्रम डीएनए अनुक्रमण द्वारा निर्धारित किया जा सकता है। यदि प्रभावित जीन में एक आधार का आदान-प्रदान हुआ है, तो कारक 5 रोग का निश्चित रूप से निदान किया जाता है। हालांकि, इस पद्धति का नुकसान एक महत्वपूर्ण है व्यय, यही वजह है कि एक और नैदानिक परीक्षण आमतौर पर किया जाता है:
यह परीक्षण व्यक्ति के डीएनए की जांच करने के लिए कुछ डीएनए-काटने वाले एंजाइमों का उपयोग करता है और की लंबाई का उपयोग कर सकता है परिणामस्वरूप डीएनए के टुकड़े निर्धारित करें कि क्या जीन में एक उत्परिवर्तन है और इस प्रकार बीमारी का निदान करता है। दोनों परीक्षण बेहद सुरक्षित हैं और लगभग कोई गलत सकारात्मक परिणाम नहीं है।
लोगों की जांच की जाती है कि क्या नजदीकी रिश्तेदारों या स्वयं व्यक्ति में अक्सर रक्त के थक्के होते हैं और इसलिए विरासत में मिले कारक 5 की स्थिति पर संदेह होता है। इस तरह के आनुवंशिक निदान की सिफारिश की जाती है, खासकर अगर घटनाओं को रक्त के थक्के के विकास के लिए विशिष्ट जोखिम कारकों पर वापस नहीं पाया जा सकता है।
पूर्वानुमान
मौजूदा कारक 5 रोग के साथ अलग-अलग रोग का निदान इस बात पर निर्भर करता है कि उत्परिवर्तित जीन विषमयुग्मजी है, यानी केवल एक बार, या समरूप, यानी दो बार। क्या माता और पिता से बच्चे को उत्परिवर्तित जीन पारित किया जाना चाहिए, अर्थात् संबंधित व्यक्ति समयुग्मक यदि आप बीमार हैं, तो रक्त के थक्के बनने की संभावना कम हो जाएगी 50 से 100 बार ऊपर उठाया। इस मामले में, जीवन के दौरान रक्त के थक्के के विकास की संभावना बहुत अधिक है।
केवल उन लोगों के लिए संभावना विषमयुग्मजी बीमार हैं, यानी जीन केवल एक बार उत्परिवर्तित होता है, बस के बारे में है 5 से 10 बार गैर-बीमार लोगों की तुलना में वृद्धि हुई है। यह बीमारी खतरनाक है यदि थ्रोम्बस बहुत बड़ा है और पैर में रक्त परिसंचरण को बाधित करता है, या यदि रक्त का थक्का शिथिल हो जाता है और एक एम्बोलस विकसित होता है, जो तब फुफ्फुसीय अन्त: शल्यता या स्ट्रोक को ट्रिगर कर सकता है।
हाल के अध्ययनों से पता चलता है कि जिन लोगों की कारक 5 स्थिति है, उनमें ए होने की संभावना अधिक है हृद - धमनी रोग बीमार हो जाना, संभवतः बढ़ जाना।
कारक 5 बीमारियों के साथ गर्भावस्था
5 बीमारियों के कारक गर्भवती महिलाओं को अपने स्त्री रोग विशेषज्ञ और परिवार के डॉक्टर को सूचित करना चाहिए। गर्भावस्था के दौरान, हार्मोनल और तथाकथित परिवर्तन hemostatic शर्तेँ। यही है, हार्मोन के प्रभाव के कारण, रक्त जमावट को बढ़ाने वाले कारक अधिक सक्रिय होते हैं और साथ ही रक्त जमावट को रोकने वाले कारक कम हो जाते हैं। यह माना जाता है कि विशेष रूप से एस्ट्रोजन, जो गर्भावस्था के दौरान उच्च सांद्रता में मौजूद होता है, इसके लिए योगदान देता है। रक्त के थक्के के लिए प्रवृत्ति, तथाकथित Thrombophilia, इसलिए बहुत वृद्धि हुई है। संभवतः गर्भावस्था के दौरान रक्त की कमी को कम करने के लिए यह तंत्र विकासवादी हो सकता है, विशेष रूप से जन्म के कुछ समय पहले, ताकि मां और भ्रूण की रक्षा हो सके। हालांकि, इससे गर्भवती महिलाओं के लिए घनास्त्रता का खतरा बढ़ जाता है।
अध्ययनों से पता चला है कि गर्भावस्था के दौरान घनास्त्रता का जोखिम 5-6 गुना बढ़ जाता है। इसके अलावा, अन्य जोखिम कारक गर्भावस्था के दौरान घनास्त्रता के जोखिम को बढ़ा सकते हैं। कारक 5 रोग वाली गर्भवती महिलाओं में, घनास्त्रता का जोखिम 7-16 बार के अनुसार बढ़ जाता है। इसलिए, हेपरिन उपचार की सिफारिश आमतौर पर की जाती है। हेपरिन शरीर के तथाकथित को मजबूत करता है Antithrombin और इस प्रकार रक्त के थक्के के जोखिम को कम करता है। चूंकि हेपरिन प्लेसेंटा झिल्ली को पार नहीं करता है, इसलिए यह भ्रूण को नुकसान नहीं पहुंचा सकता है।
प्रभावित लोगों को हेपरिन उपचार के बारे में विस्तृत जानकारी दी जानी चाहिए और व्यक्तिगत रूप से उनके डॉक्टर द्वारा निर्देश दिए जाने चाहिए। जब यह किया गया था, तो प्रभावित अधिकांश गर्भवती महिलाओं ने बताया कि हेपरिन इंजेक्शन के साथ स्व-उपचार समस्या-मुक्त था।
यह भी पढ़े:
- गर्भावस्था में पल्मोनरी एम्बोलिज्म
क्या कारक 5 स्थिति बच्चों को पैदा करने की मेरी इच्छा को प्रभावित करती है?
कई महिलाएं हैं जिनके पास कारक 5 आनुवंशिक संशोधन है और उनके साथ कोई समस्या नहीं है बच्चों की इच्छा मिल सकते हैं। कई महिलाओं को पता नहीं है और अक्सर यह भी ध्यान नहीं देते हैं कि वे इससे प्रभावित हैं। हालांकि, कुछ अध्ययनों के अनुसार, एक को भी संदेह है गर्भपात का खतरा बढ़ जाता है कारक 5 बीमारी के साथ महिलाओं में। यह आनुवांशिक परिवर्तन अक्सर केवल तभी पता चलता है जब संबंधित महिला बार-बार गर्भपात के कारण बच्चे पैदा करने की इच्छा नहीं रखती है।
लेकिन उपयुक्त घनास्त्रता प्रोफिलैक्सिस के साथ हेपरिन एक कारक 5 बीमारी आम तौर पर बच्चे पैदा करने की इच्छा में बाधा नहीं डालती है। इसलिए, यदि आप बच्चे पैदा करना चाहते हैं, तो गर्भावस्था की शुरुआत से 3 महीने पहले पर्याप्त दवा उपचार की सलाह दी जाती है। चूँकि आनुवांशिक संशोधन 5 लेडेन को एक ऑटोसोमल प्रमुख विशेषता के रूप में विरासत में मिला है, इसलिए यह विरासत में मिला रहेगा। यदि माता-पिता दोनों प्रभावित होते हैं, तो बच्चा समरूप रूप विकसित करता है। यदि केवल एक माता-पिता प्रभावित होते हैं, तो बच्चे को विषमयुग्मजी रूप विरासत में मिलता है।
इस लेख में भी आपकी रुचि हो सकती है: संतान प्राप्ति की अधूरी इच्छा
कारक 5 बीमारियों के साथ गर्भपात
कारक 5 बीमारी वाली महिलाओं में गर्भपात की दर विवादास्पद है। अलग-अलग अध्ययन अलग-अलग परिणाम दिखाते हैं। कुछ अध्ययनों में यह पाया गया है कोई महत्वपूर्ण संचय नहीं कारक 5 से पीड़ित महिलाओं में गर्भपात। हालांकि, अन्य अध्ययनों में, कारक 5 वाली महिलाओं ने पीड़ित दिखाया आवर्ती गर्भपात में वृद्धि.
गोली और कारक 5 पीड़ित
बोलचाल की भाषा में "गोली" में तथाकथित का समूह शामिल है निरोधकों। ये न केवल गर्भावस्था को रोकने के लिए उपयोग किए जाते हैं, बल्कि अन्य स्त्रीरोग संबंधी रोगों जैसे कि तथाकथित के लिए भी इस्तेमाल किए जा सकते हैं लोहे की कमी से एनीमिया इस्तेमाल किया जा सकता है। हालांकि, विभिन्न अवांछनीय दुष्प्रभाव हो सकते हैं। विशेष रूप से एस्ट्रोजनजिस गोली में गोली होती है वह गर्भावस्था के समान रक्त के थक्के के लिए प्रवृत्ति को बढ़ाती है। तो वह भी है घनास्त्रता का खतरा ऊपर उठाया। तैयारी में एस्ट्रोजेन के विभिन्न स्तर होते हैं और रक्त के थक्के पर उनका प्रभाव तदनुसार भिन्न होता है।
मिनीपिल में केवल तथाकथित होते हैं progestins, लेकिन कम से कम सुरक्षित मौखिक गर्भनिरोधक विधि माना जाता है और इससे कुछ अन्य अवांछनीय दुष्प्रभाव भी हो सकते हैं। एक सामान्य नियम के रूप में गोली लेते समय, घनास्त्रता होने का मूल जोखिम 3-5 गुना बढ़ जाता है। एक महिला जो कारक 5 रोग का एक विषम वाहक है, में घनास्त्रता का जोखिम 20-30 गुना बढ़ जाता है। कारक 5 पीड़ित के समरूप अभिव्यक्ति के साथ, जोखिम 200 के कारक से भी बढ़ जाता है। आंकड़ों के अनुसार, यह प्रति 100,000 महिलाओं में 150 से 300 थ्रॉम्बोस है। दूसरे शब्दों में, इसका मतलब है कि गोली और कारक 5 रोग वाली 1000 महिलाओं में 1.5 से 3 महिलाएं प्रभावित होती हैं। यह जोखिम उसी अनुसार बढ़ता है जब अन्य जोखिम कारक जुड़ते हैं। उदाहरण के लिए, यदि संबंधित व्यक्ति धूम्रपान करता है या अधिक वजन का है, तो घनास्त्रता का खतरा और अधिक बढ़ जाता है। इसलिए, महिलाएं आमतौर पर 5 के कारक से पीड़ित होती हैं हार्मोनल गर्भनिरोधक की सिफारिश नहीं की जाती है.
आप हमारी साइट पर "गोली" के बारे में अधिक लेख यहां पा सकते हैं: गोली
गोली के बाद सुबह - जोखिम क्या है
अगली सुबह की गोली, जिसे "मॉर्निंग आफ्टर पिल" के रूप में भी जाना जाता है, एक सामान्य, तथाकथित गर्भनिरोधक है, जो हार्मोन एस्ट्रोजन और प्रोलिन से बनता है। हालाँकि, यह दो गुना अधिक है। तदनुसार, घनास्त्रता के जोखिम सहित दुष्प्रभावों का जोखिम काफी बढ़ सकता है।
मुझे कारक 5 से पीड़ित को कैसे रोकना चाहिए?
सभी तरीके जो हार्मोनल गर्भनिरोधक नहीं हैं, सिद्धांत रूप में उपयोग किए जा सकते हैं। हर गर्भनिरोधक के अपने फायदे और नुकसान हैं। इसका उपयोग करने से पहले, व्यापक शोध करने की सलाह दी जाती है। यदि आवश्यक हो, तो स्त्री रोग विशेषज्ञ के साथ परामर्श उपयोगी है। उदाहरण के लिए, कारक 5 बीमारियों वाली महिला के लिए हार्मोन के बिना आईयूडी डाला जाना संभव है। इसमें कॉइल होते हैं जो हार्मोन के बजाय कॉपर आयन छोड़ते हैं। तदनुसार, उन्हें कॉपर सर्पिल या कॉपर चेन कहा जाता है। क्लासिक सर्पिल आगे विकसित हुआ है, खासकर इसके आकार में।
कृपया लेख भी पढ़ें: GyneFix® कॉपर चेन
अब अलग-अलग मॉडल हैं ताकि एक व्यक्तिगत आकार और समायोजन असुविधा और दर्द को कम कर सके। कंडोम के उपयोग से घनास्त्रता का खतरा नहीं होता है। अन्य गर्भ निरोधकों और तरीकों पर केवल तभी विचार किया जाना चाहिए जब गर्भावस्था उपयुक्त हो तो स्वीकार्य होगी।
आप "गर्भनिरोधक" के विषय पर हमारे पेज पर अधिक जानकारी यहाँ पा सकते हैं: निवारण
कारक 5 बीमारियों के साथ रक्तदान - क्या माना जाना चाहिए?
चूंकि कारक 5 रोग एक संक्रामक बीमारी नहीं है, लेकिन ज्यादातर एक जन्मजात आनुवंशिक परिवर्तन है, एक है सिद्धांत रूप में रक्तदान संभव। हालाँकि, चूंकि यह रक्त का थक्का जमाने वाला विकार है, इसलिए कई रक्तदान सेवाएं रक्तदान करने वाले कारक 5 वाले लोगों को बाहर करती हैं। रक्त दान करते समय, पंचर साइट एक तरह की चोट होती है जिससे रक्त का थक्का बन सकता है, उदाहरण के लिए। कारक 5 की स्थिति वाले लोगों में रक्त का थक्का बनने का खतरा अधिक होता है thrombus, विकसित करने के लिए। इस तरह के रक्त के थक्के से रक्त वाहिका में रुकावट हो सकती है। यह बंद के रूप में जाना जाता है घनास्त्रता। रक्तदान सेवा स्वाभाविक रूप से घनास्त्रता के जोखिम को कम रखना चाहती है। विशेष रूप से, यदि इच्छुक रक्त दाता को पहले से ही घनास्त्रता का सामना करना पड़ा है, रक्त दान सेवा आमतौर पर यह जोखिम नहीं उठाना चाहती है।
कारक 5 रोग वाले लोगों में घनास्त्रता का खतरा इस आनुवंशिक परिवर्तन के रूप पर निर्भर करता है। तथाकथित है विषमयुग्मजी रूप इससे पहले, घनास्त्रता का जोखिम 5-10 गुना अधिक है। हालांकि, अगर तथाकथित सजातीय रूप इससे पहले, जोखिम 50-100 गुना बढ़ जाता है। किसी भी मामले में, रक्त दान सेवा के डॉक्टर को जमावट विकार की सूचना दी जानी चाहिए। वहां निर्णय संबंधित दिशानिर्देशों के अनुसार किया जाता है। यदि रक्तदान सेवा रक्त दान की अनुमति देती है, तो रक्तदान के बाद किसी भी जटिलता और संदिग्ध घनास्त्रता की स्थिति में सीधे संपर्क करना महत्वपूर्ण है। चिकित्सक रास्ता तलाशना।